Niere

Querschnitt der Niere (mit Nebenniere)
Die Niere (lateinisch ren, normalerweise nur im Plural renes, davon abgeleitetes Adjektiv renalis; altgriechisch νεφρός nephrós) ist ein paarig angelegtes Organ des Harnsystems zur Harnbereitung und Regulation des Wasser- und Elektrolythaushalts von Wirbeltieren. In den beiden Nieren werden Blutanteile unterhalb einer gewissen Größe abfiltriert, für den Organismus wichtige Moleküle größtenteils wieder rückresorbiert, andere zusätzlich sezerniert und die wässrige Lösung vor ihrer Ausscheidung konzentriert. Mit den Erkrankungen der Nieren beschäftigen sich vor allem die Nephrologie als Teilgebiet der Inneren Medizin und die Urologie.
Funktionen der Nieren sind:
Ausscheidung von Endprodukten des Stoffwechsels, den sogenannten harnpflichtigen Substanzen, und von Giftstoffen aus dem Körper durch Bildung des Harns, welcher schließlich über die Harnwege aus dem Körper ausgeschieden wird;
Osmoregulation (Ausbalancierung des Wasserhaushaltes);
Volumenregulation (langfristige Blutdruckeinstellung);
Regulation und Kontrolle der Zusammensetzung des Harns und Kontrolle des Elektrolythaushalts und des Säure-Basen-Haushalts.
Weiterhin ist die Niere ein bedeutendes Organ für den Zwischenstoffwechsel des Körpers (sie betreibt Gluconeogenese). Die Niere produziert darüber hinaus Hormone, wie beispielsweise Erythropoetin für die Blutbildung, und ist der Abbauort von Peptidhormonen. Umgekehrt werden viele Nierenfunktionen durch Hormone gesteuert; über das in der Niere selbst gebildete Renin kann ein für ihre Durchblutung hinreichend hoher Blutdruck herbeigeführt werden.
Die funktionelle Grundeinheit der Niere ist das Nephron, das aus Nierenkörperchen und Nierenkanälchen besteht. Die prinzipielle Funktionsweise eines Nephrons lässt sich grob in zwei Prozesse unterteilen:
Im ersten Prozess, der im Nierenkörperchen stattfindet, wird aus dem Blut durch Querstromfiltration der Primärharn abgepresst. Bei dieser Filtration werden Bestandteile oberhalb einer bestimmten Größe, darunter die Blutkörperchen und größere Moleküle, zurückgehalten. Damit sind in dem Ultrafiltrat nur die niedermolekularen Bestandteile des Blutplasmas enthalten, darunter solche, die ausgeschieden werden sollen. Dieser Primärharn enthält aber auch – und überwiegend – zahlreiche Stoffe, die für den Körper wertvoll sind.
In einem zweiten Prozess, der im Anschluss in den Nierenkanälchen abläuft, werden wertvolle Stoffe wie Zucker, Aminosäuren und Elektrolyte wieder kontrolliert in den Blutkreislauf zurückgeholt, resorbiert. Weiterhin wird auch ein Großteil des abgefilterten Wassers resorbiert, das dem Körper nicht verloren gehen soll. Diese Vorgänge der Resorption laufen in verschiedenen Abschnitten des sich anschließenden, schlauchartigen Tubulussystems ab – und zusätzlich solche aktiver Sekretion von ausscheidungspflichtigen Substanzen in den Harn. Die Nierenkanälchen konzentrieren den Primärharn somit zum Endharn, der sich im Nierenbecken sammelt, dem Beginn der Harnwege.
Von hier wird der Harn kontinuierlich über den Harnleiter (Ureter) zur Harnblase geleitet. Aus der Blase wird er gelegentlich über die Harnröhre (Urethra) ausgeschieden.
Pro Tag durchfließen bei einem erwachsenen Menschen etwa 1800 Liter Blut die Nieren (renaler Blutfluss), was etwa dem 300fachen des Blutvolumens des Körpers entspricht. Daraus filtern die beiden Organe täglich etwa 180 Liter Primärharn (glomeruläre Filtration), der auf weniger als zwei Liter Endharn (Urin) konzentriert wird.
Inhaltsverzeichnis
1 Makroskopische Anatomie
1.1 Beim Menschen
1.1.1 Lage und Nachbarschaftsbeziehungen
1.1.2 Form, Farbe und Größe
1.1.3 Nierenhilus und Leitungsbahnen
1.1.4 Hüllen
1.1.5 Innerer Aufbau: Rinde und Mark
1.2 Bei anderen Säugetieren
2 Feinbau
2.1 Blutversorgung der Niere
2.1.1 Verzweigungen
2.1.2 Erstes und zweites Kapillarbett
2.1.3 Die Versorgung des Marks
2.1.4 Venöses System
2.2 Nephron
3 Entwicklung
4 Funktion
4.1 Funktionen der Niere
4.2 Messung der Nierenleistung
4.3 Autoregulation der Nierendurchblutung
4.4 Tubuloglomerulärer Feedback (TGF)
5 Untersuchungsmethoden der Niere
6 Krankheiten der Niere
6.1 Systematik
6.2 Syndrome
7 Auswirkung des Verlusts einer Niere
8 Niere als Lebensmittel
9 Literatur
10 Weblinks
11 Einzelnachweise
Makroskopische Anatomie
Beim Menschen
Lage und Nachbarschaftsbeziehungen
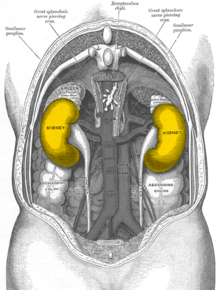
Lage der Nieren, gesehen von hinten. Die Farbe hat Symbolcharakter und entspricht nicht der Realität.
Beim Menschen liegen die Nieren retroperitoneal (hinter dem Bauchfell), beiderseits der Wirbelsäule, welche sie nach vorn nicht überragen, unterhalb des Zwerchfells, in der Fossa lumbalis. Die Nieren liegen etwa in Höhe des zwölften Brustwirbels bis dritten Lendenwirbels, die rechte (wegen des großen rechten Leberlappens) ungefähr eine halbe Wirbelhöhe tiefer als die linke. Die oberen Nierenpole (siehe unter Form) sind etwa 7 cm voneinander entfernt, die unteren etwa 11 cm. Die Längsachsen beider Organe zeigen folglich nach oben in Richtung Körpermitte. Die unteren Nierenpole sind beim Mann rechts 3 cm, links 4 cm, bei der Frau 2,5 cm bzw. 3 cm vom Beckenkamm entfernt, können aber variabel auch den Beckenkamm erreichen. Die Lage der Nieren ist atemabhängig. Sie bewegen sich bei der Einatmung wie auch das Zwerchfell nach caudal. Beim Neugeborenen ist die Niere immer vergleichsweise größer als andere Strukturen und überragt daher regelhaft den Beckenkamm.
Die Nieren haben – außer unmittelbar zu den Nebennieren – getrennt durch die Fettkapsel Kontaktflächen zu mehreren Organen des Bauchraums. Die Kontaktflächen unterscheiden sich bei linker und rechter Niere:
Die linke Niere wird von Magen, Milz, den Milzgefäßen (A. und V. splenica), Bauchspeicheldrüsenschwanz (Cauda pancreatis) und Grimmdarm (Colon transversum) überlagert. Sie bildet mit einer dreieckigen Fläche, die Kontakt zum Bauchfell hat, einen Teil der Rückfläche der Bursa omentalis. Die rechte Niere wird vor allem von der Leber, aber auch von Grimmdarm und Duodenum (Pars transversum duodeni), überlagert. Wegen des Platzbedarfs des rechten Leberlappens der im Körper rechts gelegenen Leber (mit der Impressio renalis) ist die rechte Niere tiefer gelegen als die linke. Auf beiden Nieren sitzt häubchenartig die halbmondförmige Nebenniere.
Die Nerven Nervus subcostalis, Nervus iliohypogastricus und Nervus ilioinguinalis verlaufen die Rückseite der Niere querend in enger Nachbarschaft und können bei Erkrankungen mitbetroffen werden. Dies kann zu Empfindungen führen, die den Innervationsgebieten dieser Nerven zugeordnet werden, so auch zu Schmerzen in der Unterbauchgegend.
Form, Farbe und Größe
Die Nieren sind bohnenförmig und braunrot. Sie haben eine Länge von 10 bis 12 cm, eine Breite von 5 bis 6,5 cm und eine Dicke von 3 bis 5 cm (Merkwert: 12 cm × 6 cm × 3 cm). Die Masse einer Niere variiert zwischen 120 und 200 g. Gewöhnlich ist die linke Niere etwas größer und schwerer. Ist eine Niere deutlich verkleinert oder fehlt sie, so ist die andere meist vergrößert. Beim Menschen zeigen zwei sogenannte Nierenpole nach oben und unten, zwei Flächen nach vorne und hinten (ventral und dorsal) und zwei Ränder nach medial und lateral. Der nach außen gerichtete Rand ist konvex, der nach medial gerichtete Rand ist konkav und bildet eine Einziehung, in der das Hilum renale, die Ein- und Austrittspforte der Leitungsbahnen, liegt.
Nierenhilus und Leitungsbahnen

Die Aorta im Bauchraum mit Abgängen (rot)
Am Nierenhilus verzweigen sich von ventral nach dorsal Vena renalis, Arteria renalis und der Ureter sowie einige Lymphgefäße und Nerven. Der Hilus erweitert sich im Inneren der Niere in den Sinus renalis, der vom Nierenbecken (Harnwege) und Fettgewebe ausgefüllt wird.
Jede Niere wird von meist einer (sehr selten mehreren) direkt aus der Aorta entspringenden Arteria renalis mit Blut versorgt. Die A. renalis zweigt von der Aorta beiderseits in Höhe der Arteria mesenterica superior ab, zeigt abwärts und teilt sich bereits vor dem Hilum in einen vorderen und hinteren Hauptstamm (Ramus anterior et posterior), die nach ihrer Lage zum Nierenbecken benannt sind und die Segmentarterien abgeben:
Aus dem vorderen Hauptstamm entspringen vor dem Hilus vier Segmentarterien, die A. segmenti superioris, A. segmenti anterioris superioris, A. segmenti anterioris inferioris, A. segmenti inferioris. Der hintere Hauptstamm gibt eine A. segmenti posterioris ab und versorgt nur ein Segment an der Rückseite der Niere. Auf die Arteriae segmentorum folgen die Arteriae interlobares, darauf die Arteriae arcuatae, darauf die Arteriae interlobulares (auch Arteriae corticales radiatae), die schließlich die Vasa afferentia für die Nierenkörperchen der Nephrone abgeben. Zur genaueren Beschreibung der arteriellen Versorgung siehe den Abschnitt Feinbau und den Artikel Nephron.
Die Nierenarterie und jeder ihrer Endäste sind Endarterien, es liegen keine Anastomosen vor, sodass der Verschluss eines Astes jeweils zum Absterben des von ihm versorgten Nierengewebes führt (Nekrose, Niereninfarkt).
Die Vena renalis führt das Blut unmittelbar in die Vena cava inferior. Im Körper liegt die Aorta links, die Vena cava inferior rechts, weshalb die linke Vena renalis länger ist als die rechte. Sie liegt vor der Aorta, unter dem Abgang der Arteria mesenterica superior (→ Nussknacker-Syndrom) und nimmt die V. testicularis bzw. ovarica sinistra auf.
Der von der Niere ins Nierenbecken abgegebene Urin wird durch den Harnleiter (Ureter) zur Harnblase transportiert.
Lymphkapillarnetze im Inneren der Niere sammeln die Lymphe der Niere und bilden am Hilus wenige Hiluslymphgefäße.
Die sympathischen Nerven der Niere entstammen als postganglionäre Fasern dem Plexus coeliacus und verlaufen mit der Arteria renalis. Sie versorgen neben dem Nierenparenchym die schmerzempfindliche Kapsel. Die parasympathischen Nerven der Niere entstammen als Rami renales direkt dem Nervus vagus (X. Hirnnerv).
Hüllen
Zu den Hüllen der Nieren gehören die Capsula fibrosa, Capsula adiposa und Fascia renalis (= Gerota-Faszie[1]):
Beide Nieren sind jeweils von einer dünnen, festen und glatten bindegewebigen Organkapsel (Capsula fibrosa) umhüllt. Sie enthält nur sehr wenige elastische Fasern und ist kaum dehnbar.
Zusammen mit den Nebennieren folgt ein lockerer Fettgewebskörper aus Baufett, die Capsula adiposa, welche die Niere einbettet und abpolstert. Die Capsula adiposa ist rückenseitig und seitlich stärker ausgebildet als bauchwärts und setzt sich in das Fett des Sinus renalis im Niereninneren fort. Der Fettkörper kann bei starker Unterernährung abgebaut werden.
All dies umhüllt die Fascia renalis, ein Fasziensack, der die Niere, Nebenniere und den Fettkörper nach vorne, seitlich und hinten einfasst, dabei aber nach medial oben und unten unverschlossen ist. Hinter dem Nierenfasciensack liegt das retrorenale Fett (Massa adiposa pararenalis), in welchem Nerven des Plexus lumbalis verlaufen.
Innerer Aufbau: Rinde und Mark
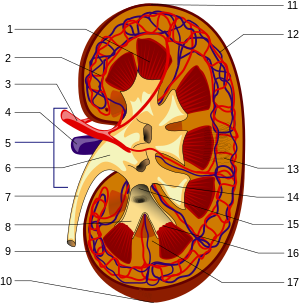
Schema des makroskopischen Aufbaus der Niere:
1. Nierenmark mit Markkegeln (Pyramides renales)
2. Vas afferens
3. Nierenarterie (Arteria renalis)
4. Nierenvene (Vena renalis)
5. Hilum renale
6. Nierenbecken (Pelvis renalis)
7. Harnleiter (Ureter)
8. kleine Nierenkelche (Calices minores renales)
9. Nierenkapsel (Capsula fibrosa renalis)
10. unterer Nierenpol (Extremitas inferior)
11. oberer Nierenpol (Extremitas superior)
12. Vas efferens
13. Nephron
14. Nierenbucht (Sinus renalis)
15. große Nierenkelche (Calices majores renales)
16. Spitzen der Markkegel (Papillae renales)
17. Bertin-Säule (Columna renalis)
Das Nierenparenchym, die eigentliche Organmasse der Niere, wird in die außen liegende Nierenrinde (Cortex renalis) und das nach innen zum Hilum gerichtete Nierenmark (Medulla renalis) unterteilt. Das Mark besitzt dabei die Form von Pyramiden (10 bis 12 Markpyramiden oder Nierenpyramiden), die mit ihrer Basis nach außen und mit ihrer Spitze nach innen zum Hilum zeigen. Diese Spitzen, die Papillen, reichen frei in den Hohlraum der Nierenkelche (Calix renalis), die sich in variabler Form zum Nierenbecken (Pelvis renalis) zusammenschließen, aus dem der Ureter hervorgeht. In dieser Anordnung fließt der Urin aus den Papillen in Richtung Ureter.
Die Nierenrinde liegt wie eine Kappe zwischen den Basen der Markpyramiden und der Organkapsel (subkapsulärer Anteil), erreicht aber zwischen den Pyramiden in säulenförmigen Abschnitten (Columnae renales, nach dem französischen Anatomen Exupère Joseph Bertin[2] seit 1744 auch Columnae renales Bertini oder Bertinsche Säulen genannt) den Sinus renalis. Der subkapsuläre Anteil der Rinde wird von gut sichtbaren, feinen Strichen durchzogen, den Markstrahlen (Radii medullares), die radiär aus den Markpyramiden in Richtung der Organkapsel ausstrahlen und Teil des Marks sind. Im Mark selbst lassen sich durch ihre leicht unterschiedliche Farbe ein äußeres Mark, bestehend aus einem Außen- und einem Innenstreifen, und ein zum Nierenbecken gelegenes inneres Mark unterscheiden.
Die strukturelle Gliederung des Nierenmarks in Innen- und Außenzone sowie die Aufteilung in Innenstreifen und Außenstreifen der Außenzone beschrieb, aufgrund von durch seinen Würzburger Lehrer Philipp Stöhr angeregten, bereits 1904/05 begonnenen Untersuchungen, erstmals der Anatom Karl Peter (1870–1955).[3]
Bei anderen Säugetieren
Die prinzipielle Lage ist auch bei den anderen Säugetieren typisch, hier liegen die Nieren (entsprechend der horizontalen Körperorientierung) hinter dem Zwerchfell. Bei vielen Säugetieren liegt die rechte Niere etwas weiter vorn. Bei Wiederkäuern ist die linke Niere durch die Ausbildung des Pansens nach rechts, hinter die rechte Niere verlagert (physiologische Wanderniere).
Bei den einzelnen Säugetieren ist die Niere unterschiedlich aufgebaut. In der einfachsten Form besteht die Niere aus einzelnen, kegelförmigen Nierenlappen (Lobi renales). Diese mehrlappige Niere ist typisch für Meeressäugetiere und Bären. Jeder Nierenlappen besteht aus einer Rindenkappe und einer Markpyramide, die in einer Nierenpapille (Papilla renalis, das spitze Ende des Kegels) endet.
Bei den meisten Säugetieren verschmelzen diese Nierenlappen (beim Menschen 6 Lappen) in unterschiedlichem Ausmaß. Die verschmelzenden Rindenkappen bilden die Nierenrinde (Cortex renis), die Pyramiden das Nierenmark (Medulla renis).
Bei Rindern verschmelzen nur die Mittelteile der einzelnen Nierenlappen, wodurch an der Oberfläche Furchen entstehen und die Nierenpapillen ebenfalls erhalten bleiben. Diese Bauform nennt man mehrwarzig-gefurchte Niere. Diese Form tritt zwischenzeitlich auch in der fetalen Entwicklung der Niere bei den Säugetieren auf, die durch weitere Verschmelzungsvorgänge gekennzeichnet sind. Auch das menschliche Neugeborene besitzt noch eine mehrwarzig-gefurchte Niere.
Bei Primaten (einschl. Mensch) und Schweinen verschmelzen die Rindenanteile nach der Geburt vollständig, sodass die Organoberfläche glatt erscheint. Die einzelnen Papillen bleiben jedoch erhalten. Man spricht von einer mehrwarzig-glatten Niere.
Bei den meisten Säugetieren verschmelzen nun auch die einzelnen Nierenpapillen zu einer Nierenleiste (Crista renalis), sodass man von einer einwarzig-glatten Niere spricht.
Feinbau
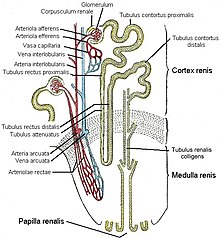
Feinbau der Niere, schematisch
Der Feinbau der Niere zeichnet sich durch ein hochdifferenziertes Tubulussystem und eine spezifisch angepasste Blutversorgung aus. Das Tubulussystem lässt sich aufgrund der Embryonalentwicklung in zwei Teile gliedern, das Nephron und das Sammelrohr. Beide bilden eine funktionelle Einheit. Der letzte, das heißt sammelrohrnahe Nephronabschnitt ist embryologisch dem Sammelrohr zugeordnet.
Blutversorgung der Niere
Verzweigungen
Die Segmentarterien (siehe oben) teilen sich weiter auf. Eine Arteria interlobaris versorgt je zwei angrenzende Markpyramiden und entsprechende Rindenbereiche. Sie verläuft in den Rindensäulen entlang der Seiten der Pyramiden in Richtung Rinde, verzweigt sich aber an der Basis der Pyramide in Arteriae arcuatae. Diese verlaufen bogenförmig an der Mark-Rinden-Grenze und geben in rechtem Winkel die radiär nach oben durch die Rinde verlaufenden Arteriae corticales radiatae sowie ebenfalls nahezu rechtwinklig in Markrichtung die Arteriae rectae ab.
Erstes und zweites Kapillarbett
Aus diesen gehen schließlich die Vasa afferentia hervor, die sich zu je einem Kapillarknäuel, dem Glomerulus (siehe unten), aufteilen. Aus diesem ersten Kapillargebiet läuft das immer noch sauerstoffreiche Blut wieder im Vas efferens zusammen. Von dort tritt das Blut in ein zweites Kapillarbett ein, diesmal zur Versorgung des Nierengewebes. Dabei muss man zwei Fälle je nach Lage des Glomerulus unterscheiden: Aus oberflächlichen Glomeruli, die im oberen Bereich der Rinde zur Organkapsel hin liegen, gelangt das Blut in das peritubuläre Kapillarnetz der Rinde, das die dort gelegenen Tubuli umspinnt. Aus juxtamedullären Glomeruli jedoch, die tiefer zur Mark-Rinden-Grenze hin liegen, entspringen die Gefäße zur Versorgung des Marks.
Die Versorgung des Marks
Diese kapillären Gefäße zur Versorgung des Marks sind die Vasa recta, die ganz gerade oft bis zur Papillenspitze absteigen und wieder in umgekehrter Richtung aufsteigen. Es gibt zahlreiche Querverbindungen zwischen ab- und aufsteigendem Schenkel. Die besondere Gefäßarchitektur des Marks ist von großer funktioneller Bedeutung für die Fähigkeit der Niere zur Harnkonzentrierung. Mit Hilfe des Gegenstromprinzips erzeugt die Niere zur Papillenspitze hin einen erheblichen osmotischen Gradienten (siehe unten), der ausgewaschen würde, wäre das Mark mit einem normalen Kapillarnetz versorgt. Der Preis dafür ist aber eine sehr schlechte Sauerstoffversorgung des Nierenmarks, da der Sauerstoff aus dem sauerstoffreichen, absteigenden Schenkel der Vasa recta direkt schon oben in den aufsteigenden, sauerstoffarmen Schenkel diffundieren kann.
Venöses System
Beide Kapillarnetze erreichen schließlich das venöse System der Niere, das – mit Ausnahme der Glomerula und ihren afferenten und efferenten Arteriolen – analog zum arteriellen System aufgebaut ist.
Nephron

Lichtmikroskopisches Schnittpräparat der Nierenrinde. * markiert den Harnpol (s. Text) eines Nierenkörperchens
Die Niere besteht aus zahlreichen Einheiten, den Nephronen, in denen der Harn gebildet wird. Jede der menschlichen Nieren enthält 1 bis 1,4 Mio. Nephrone. Das Nephron selbst besteht aus einem Nierenkörperchen (Corpusculum renis) und einem Tubulusapparat (Tubuli).
Im Nierenkörperchen befindet sich der Glomerulus (auch das Glomerulum genannt), ein Gefäßknäuel, durch dessen gefensterte Kapillarwände der Primärharn abfiltriert wird. Der Primärharn tritt am Harnpol (siehe Abb.) aus dem Nierenkörperchen in den proximalen Tubulus und in die Henlesche Schleife über, wo er nach dem Gegenstromprinzip aufkonzentriert wird. Es folgen der distale Tubulus und ein Sammelrohr (Tubulus renalis colligens).
Glomerulus im Rasterelektronenmikroskop (REM)
Bildbreite ca. 115 µm
Glomerulus im REM
Bildbreite ca. 22,8 µm
Glomerulus mit gebrochener Kapillare im REM
Bildbreite ca. 11,5 µm
Innenansicht des gefensterten Endothels (Fenestrae) im Glomerulus der Mäuseniere im REM
Bildbreite ca. 1,1 µm
Entwicklung
Während der Embryonalentwicklung entstehen bei den Amnioten (Nabeltiere) drei Nierengenerationen: Vorniere (Pronephros), Urniere (Mesonephros) und Nachniere (Metanephros). Die Vorniere übernimmt noch keine Funktion im Embryo. Diese Aufgabe wird erst von der Urniere begonnen und von der Nachniere übernommen. Das Gewebe der Nachniere wächst schließlich zur endgültigen Niere heran.
Die Nachniere entsteht aus zwei Anlagen: Dem metanephrogenen Blastem, dem später harnbereitenden Abschnitt, und der Ureterknospe, dem später harnableitenden und die Harnmenge steuernden Abschnitt. Aus Ersterem entsteht das Nierenparenchym mit den Nephronen, in welche die Äste aus der Aorta einsprossen. Eine Persistenz des fetalen Blastemgewebes kann zu einer Nephroblastomatose führen.
Aus der Ureterknospe entstehen der Ureter, das Nierenbecken mit den Nierenkelchen, die Sammelrohre sowie die an das Sammelrohr angrenzenden letzten Abschnitte des Nephrons.
Die Nieren erfahren aufgrund des Längenwachstums des Embryos einen Aufstieg (Ascensus). Dabei verlagern sie sich aus dem Bereich des Beckens nach oben. Verwachsen die beiden unteren Nierenpole, kann eine einzelne Hufeisenniere entstehen. Bleibt der Aufstieg einer Niere aus, verbleibt sie im Bereich des Beckens (Beckenniere). Steigt die Niere zu hoch, kann sie im Brustkorb liegen (intrathorakale Niere).[4] Da sich während der Entwicklung alte Gefäße zurückbilden und neue die Versorgung übernehmen, sind Variationen relativ häufig. Von akzessorischen Nierenarterien spricht man bei einer zusätzlichen Arterie, die in den Hilus mündet, von einer aberranten Arterie, wenn das Gefäß nicht am Hilus, sondern unabhängig – oft an einem Pol – mündet.
Funktion
Funktionen der Niere
Die Niere ist an folgenden Körperfunktionen beteiligt:
- Regulation des Wasserhaushalts des Körpers.
- Langfristige Regulation des Blutdrucks.
- Ausscheidung harnpflichtiger (z. B. Harnsäure, Harnstoff, Kreatinin) und giftiger (z. B. Medikamente) Substanzen.
- Regulation des Säure-Basen-Haushalts des Körpers. Der pH-Wert des Blutes darf nur in einem engen Bereich schwanken, da größere Änderungen in Richtung saurer oder alkalischer Werte zum Tod führen.
- Regulation des Gehalts an gelösten Elektrolyten im Blut (Homöostase): Natrium, Kalium, Calcium, Magnesium, Phosphat, Bicarbonat.
- Bildung von verschiedenen Hormonen: Renin (Enzym, kurzfristige Blutdruckregulation), Erythropoetin (Stimulation der Blutbildung), Calcitriol (Vitamin D, beteiligt am Calciumstoffwechsel), Kinine und Prostaglandine.
- Maßgebliche Beteiligung an der Synthese von Glucose (Traubenzucker) als Gluconeogenese, neben der Leber.
Messung der Nierenleistung
Die Funktion der Niere kann anhand der Urinmenge, der Urinkonzentration und der Konzentration der harnpflichtigen Substanzen (Kreatinin, Harnstoff, Harnsäure, Kalium) im Blut abgeschätzt werden.
Die genaue Leistung der Nieren wird über die renale Clearance ermittelt. Hierzu gibt es verschiedene Verfahren:
- Die renale Clearance ist ein Maß für die Eliminierung eines Stoffes aus dem Blutplasma und damit für die Klärfunktion der Niere. Sinkt die Clearance ab, nimmt also die Leistung der Niere ab, spricht man von Niereninsuffizienz.
- Die Inulin-Clearance misst das Filtrationsvermögen der Niere. Hierzu wird dem Patienten Inulin verabreicht und gemessen, wie viel vom verabreichten Stoff pro Zeit wieder ausgeschieden wird. Da Inulin zwar filtriert, nicht aber rückresorbiert wird, ist die Inulin-Clearance identisch mit der glomerulären Filtrationsrate (GFR). Für den gesunden Jugendlichen liegt der Wert bei etwa 125 ml/min. Eine Abnahme des Wertes deutet auf eine Störung in der Nierenfunktion hin (Niereninsuffizienz). Mit zunehmendem Alter nimmt die GFR physiologisch auf 60–65 ml/min ab. Dies ist bei der Dosierung von Arzneistoffen, die über die Niere ausgeschieden werden, wichtig, da bei älteren Patienten wegen der geringeren GFR oft eine Verringerung der Dosis vorgenommen werden muss.
- Die Creatinin-Clearance wird wegen ihrer einfacheren Durchführung in der Klinik der Inulin-Clearance vorgezogen. Es wird die Ausscheidung von Kreatinin gemessen, die annähernd der von Inulin entspricht. Die Kreatinin-Plasmaspiegel, deren Wert von der Muskelmasse abhängt, schwanken nur wenig, was diese Messung überhaupt erst möglich macht. Vorteilhaft ist weiterhin, dass die Infusion, die bei der Messung der Inulin-Clearance erforderlich ist, entfällt.
Autoregulation der Nierendurchblutung
Die treibende Kraft des Filtriervorgangs ist der in den Glomerulusgefäßen des ersten Kapillarbetts herrschende Blutdruck. Der (systemische) Blutdruck des Körpers unterliegt normalerweise im Verlauf eines Tages typischen Schwankungen, ist im Schlaf niedriger, bei körperlicher Anstrengung oder bei Stress höher und kann bei bestimmten Erkrankungen andauernd erhöht sein (arterielle Hypertonie). Für die Filtration in den Glomeruli ist ein hinreichender Druck notwendig, günstigenfalls nur wenig schwankend. Die Niere hat selbst die Fähigkeit, den Blutdruck im glomerulären Kapillarnetz auch ohne nervöse Impulse zu regulieren und die glomeruläre Filtrationsrate so weitgehend konstant zu halten, dass sich auch starke Schwankungen des systemischen Blutdrucks kaum auswirken. Man nennt diese Autoregulation der Niere den Bayliss-Effekt.
Die Autoregulation wird lokal drucksensorisch vermittelt und erfolgt durch angepasste Änderungen der Gefäßspannung bzw. Gefäßweite in den zu- und abführenden Blutgefäßen des Nierenkörperchens. Bei Anstieg des systemischen Blutdrucks werden die renalen Arterien enger gestellt, sodass der renale Blutfluss kaum ansteigt und in den dahinterliegenden zuführenden (afferenten) Gefäßen der Nierenkörperchen der Druck nicht übermäßig wird. Ist der Filtrationsdruck zu niedrig, so wird der Widerstand im vom Glomerulus abgehenden (efferenten) Gefäß erhöht und zugleich im zuführenden gesenkt. Damit kann der effektive Filtrationsdruck auch unabhängig vom renalen Blutfluss geregelt werden. Im Mittel beträgt der glomeruläre Kapillardruck ungefähr 50 mmHg.
Normale Blutdruckschwankungen haben kaum Auswirkung auf die Nierendurchblutung. Derart bleiben auch Schwankungen des systolischen Blutdrucks zwischen 80 und 180 mmHg ohne Einfluss auf die glomeruläre Filtrationsleistung. Gewissermaßen überwachen die Nieren mit ihren empfindlichen Drucksensoren den systemischen Blutdruck ständig und können bei einem übermäßigen Abfall regulierend eingreifen (vgl. Blutdruckregulation der Nieren).
Tubuloglomerulärer Feedback (TGF)
Als tubuloglomerulären Feedback (TGF) bezeichnet man einen Mechanismus, mit dem die Filtration eines einzelnen Nephrons in der Niere reguliert wird.
Bei Zunahme des NaCl-Gehalts im distalen Tubulus (Mittelstück) kommt es über eine Sensorfunktion der Macula densa, einem Teil des juxtaglomerulären Apparats, zu einer Reduktion der glomerulären Filtrationsrate desselben Nephrons. Dies wird durch eine vom Mesangium vermittelte Vasokonstriktion (Gefäßverengung) der zum Nierenkörperchen hinführenden Arteriolen (Vasa afferentia) realisiert.
Genaugenommen handelt es sich hierbei um einen physiologischen Regulationsmechanismus, der das Einzelnephron vor Hyperfiltration schützen soll und bei einem akuten Nierenversagen „fälschlicherweise“ dadurch aktiviert wird, dass die NaCl-Resorption durch die tubuläre Schädigung stark beeinträchtigt wird. Dies führt zu einer erhöhten Flussrate im distalen Tubulus und/oder zu einem erhöhten NaCl-Angebot im Bereich der Macula densa, was schließlich zur Auslösung des tubuloglomerulären Feedbacks führt.
Untersuchungsmethoden der Niere
- Körperliche Untersuchung
- Betasten
- Beklopfen
- Laboruntersuchungen
Urinuntersuchung
- Teststäbchen auf Nitrit, Leukozyten, Eiweiß, Blut, Zucker etc.
- Urinsediment
- Kreatinin-Clearance
- Elektrolyte
- Der Urin wird auch per Inaugenscheinnahme und anhand des Geruchs beurteilt
- Blutuntersuchung
- Kreatinin
- Kalium
- Harnstoff
- Harnsäure
- Cystatin C
- Steinuntersuchungen
- Bildgebung
- Ultraschall
- Röntgen Kontrastmitteldarstellung der Niere = iv-Pyelogramm
CT der Niere
Magnetresonanztomografie der Niere
Angiografie der Niere
Nuklearmedizinische Verfahren
- Statische Nierenszintigrafie
- Nierenausscheidungsszintigrafie
- Nierenperfusionsszintigrafie
histologische Untersuchungen
- Biopsie
Krankheiten der Niere
Krankhafte Veränderungen des Nierengewebes können die Glomerula (Glomerulonephritiden) oder die Nierentubuli (Tubulointerstitielle Nierenerkrankungen) betreffen. Bei Ersteren spielen mehr autoimmune Prozesse eine Rolle, bei Letzteren Intoxikationen und Infektionen (akut v. a. bakterielle Infektionen). Daneben können beide durch autoimmune oder metabolische Systemerkrankungen mitbetroffen sein. Genetisch bedingte Erkrankungen betreffen meist die Funktion der Tubuli. Die verschiedenen Prozesse unterscheiden sich klinisch kaum, man unterscheidet zwischen akutem und chronischem Nierenversagen bzw. akuten und chronischen Glomerulonephritiden. Sie führen unbehandelt zu Glomerulosklerose und Niereninsuffizienz mit Dialysepflichtigkeit. Es gibt auch Anlagefehler, Nierentumoren, Nierensteine.
Eine schwere Schädigung der Nieren hat andererseits Störungen der Blutdruck- und Hormonregulation des Organismus zur Folge. Es kommt zu renaler Hypertonie, renalem Vitamin-D-Mangel und sekundärem Hyperparathyreoidismus, bei schwerer chronischer Niereninsuffizienz zum urämischen Syndrom mit Organschäden und unter anderem Juckreiz. Die Schädigungen können evtl. durch salz- und eiweißarme Ernährung und viel Trinken verlangsamt werden, oder die Dialysetherapie wird notwendig.
Systematik
- Fehlbildungen der Nieren
- Numerische Anomalien: z. B. fehlende oder zusätzliche Niere, s. Nierenagenesie, Nierenhypoplasie
- Lage-, Fusions- und Rotationsanomalien: Nierenfehllagen, Wanderniere, Gekreuzte Nierendystopie, Hufeisenniere, Malrotation der Nieren.
- Fehlbildungen der Nierengefäße
- Fehlbildungen des Kelchsystems: z. B. Kelchdivertikel oder die Megakalikose.
- Vererbbare oder genetisch verursachte zystische Nierenerkrankungen:
- Autosomal rezessive polyzystische Nierenerkrankung (ARPKD) → Zystenniere
- Autosomal dominante polyzystische Nierenerkrankung (ADPKD) → Zystenniere
- Juvenile Nephronophthisis
- medulläre zystische Erkrankung
- Kongenitales Nephrose-Syndrom
- Fehlbildungssyndrome wie Von-Hippel-Lindau-Syndrom, Tuberöse Hirnsklerose
- Autosomal rezessive polyzystische Nierenerkrankung (ARPKD) → Zystenniere
- Nicht-vererbbare zystische Nierenerkrankungen:
- einfache Nierenzyste
- Parapelvine Nierenzysten
- Benigne multilokuläre Nierenzyste
- Multizystische Nierendysplasie
- Markschwammniere
- Numerische Anomalien: z. B. fehlende oder zusätzliche Niere, s. Nierenagenesie, Nierenhypoplasie
Glomerulonephritiden / Glomerulopathie (Autoimmunentzündung der Nieren)
- akut (mit Nephritischem Syndrom)
- Rapidly Progressive Glomerulonephritis
- Postinfektiöse Glomerulonephritis
- chronisch (mit Nephrotischem Syndrom)
- C1q-Nephropathie
- IgA-Nephritis
Fokal-Segmentale Glomerulonephritis, siehe unter Nephrotisches Syndrom
- membranöse Glomerulonephritis
membranoproliferative Glomerulonephritis Typ I, II und III, evtl. durch ein Alport-Syndrom (Defekt des Typ IV-Kollagens, geht einher mit Hämaturie, progredientes Nierenversagen und Innenohrschwerhörigkeit)- Minimal-Change-Glomerulonephritis
- akut (mit Nephritischem Syndrom)
Tubulointerstitielle Nierenerkrankungen
- akut
- bakteriell Pyelonephritis (Nierenbeckenentzündung)
- viral (Hantaviren)
- parainfektiös (Streptokokken‚ Epstein-Barr-Virus)
- allergisch/toxisch
- chronisch
Analgetikanephropathie und andere Intoxikationen/Überempfindlichkeitsreaktionen- Sarkoidose
- akut
- Systemerkrankungen mit Nierenbeteiligung
Vaskulitiden (autoimmune Gefäßentzündungen)
- Granulomatose mit Polyangiitis
- Lupus erythematodes
- Purpura Schönlein-Henoch
- Andere Gefäßveränderungen
- Hypertensive Nephropathie
Hämolytisch-urämisches Syndrom (HUS), Thrombotisch-thrombozytopenische Purpura (TTP)
- Metabolische Beeinträchtigungen
- Diabetische Nephropathie
- Amyloidose
- Multiples Myelom
- Gicht
- Erbliche Nierenkrankheiten
- tubuläre Funktionsstörungen
Bartter-Syndrom (selten)- Fanconi-Syndrom
- Renal-tubuläre Azidose
- Phosphatdiabetes
- angeborener renaler Diabetes insipidus
- Diabetes renalis
- Zystinurie
- Balkan-Nephritis
- Gitelman-Syndrom
- Morbus Fabry
- glomeruläre Erkrankungen
- Familiäre fokal segmentale Glomerulosklerose
- Alport-Syndrom
- Glomerulopathie vom Typ der dünnen Basalmembran
- tubuläre Funktionsstörungen
Nierensteine und Nephrokalzinose
- Nierenabsenkung (umgangssprachlich „Wanderniere“)
Tumor
- bösartig: Nierenzellkarzinom
- gutartig: z. B. Angiomyolipom, Onkozytom
- bösartig: Nierenzellkarzinom
- mechanische Kompression (Page-Niere)
Syndrome
- Akutes Nierenversagen
- Chronisches Nierenversagen
- Hepatorenales Syndrom
nephrotisches Syndrom und nephritisches Syndrom
- Renale Hypertonie
- Renale Anämie
- nephrogener Vitamin-D-Mangel (sekundärer Hyperparathyreoidismus)
- Renale Osteodystrophie
- Urämie
Polyurie‚ Nykturie‚ Polydipsie‚ Oligurie‚ Anurie
Auswirkung des Verlusts einer Niere
Nach Verlust einer Niere, beispielsweise nach einer Nephrektomie kann die verbleibende Niere bis zu 80 % der Filtrationsleistung beider Nieren erreichen.[5] Erreicht wird diese Hyperfiltration durch eine Hypertrophie der Glomeruli. Dies wirkt sich über Jahrzehnte nicht nachteilig auf die verbliebene Niere aus.[5]
Niere als Lebensmittel
Vor allem Schweine-, Kalbs- und Lämmernieren werden als Lebensmittel verwendet. Sie werden zumeist in Form von Ragouts zubereitet.
Literatur
Johanna Bleker: Die Geschichte der Nierenkrankheiten. Mannheim 1972 (= Medizinhistorische Schriftenreihe der Studienreihe Boehringer Mannheim, 2).- Frank H. Netter, Eckehard Renner: Farbatlanten der Medizin. Band 2: Niere und Harnwege. Thieme, Stuttgart 1983, ISBN 3-13-524102-5.
- Uwe Gille: Harn- und Geschlechtssystem, Apparatus urogenitalis. In: F-V. Salomon, Hans Geyer, Uwe Gille (Hrsg.): Anatomie für die Tiermedizin. 2. erw. Auflage. Enke-Verlag, Stuttgart 2008, ISBN 978-3-8304-1075-1.
- A. Werner Mondorf, Jürgen E. Scherberich: Die normale Niere. Bildatlas. Vieweg Verlag, Wiesbaden/ Braunschweig 1986, ISBN 3-528-07926-6.
Weblinks
Unifr.ch: Ausführliche Beschreibung des Harnapparates (Memento vom 16. November 2010 im Internet Archive)- Elektronenmikroskopische Abbildungen
Einzelnachweise
↑ Benannt nach dem rumänischen Anatomen Dimitrie Gerota
↑ Reinhard Hildebrand: Bertin, Exupère Joseph. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 170.
↑ Wolfram F. Neiss: Zur Entstehungsgeschichte der „Untersuchungen über Bau und Entwicklung der Niere“ (1909): Ein Handschreiben Karl Peters an Philipp Stöhr sen. In: Würzburger medizinhistorische Mitteilungen, Band 6, 1988, S. 293–300; hier: S. 293 und 297 f.
↑ Hyewon Hahn et al.: Quiz Page January 2009: Retrocardiac Mass Identified at Birth. In: American Journal of Kidney Diseases. Nr. 53, 2009, S. A27-A28 (Artikel).
↑ ab Ulrich Welsch, Wolfgang Kummer, Thomas Deller: Lehrbuch Histologie. 4. Auflage. Elsevier, Urban & Fischer, München u. a. 2015, ISBN 978-3-437-44433-3, S. 457.