Benzodiazepine
Benzodiazepine (umgangssprachliche Kurzform Benzos) sind polycyclische organische Verbindungen auf Basis eines bicyclischen Grundkörpers, in dem ein Benzol- mit einem Diazepinring verbunden ist. Benzodiazepine sind Arzneistoffe, die anxiolytisch (angstlösend), sedierend (beruhigend), muskelrelaxierend (muskelentspannend) und hypnotisch (schlaffördernd) wirken.[1] Manche Benzodiazepine weisen zudem antikonvulsive (krampflösende) Eigenschaften auf und werden daher als Antiepileptika verwendet. Aufgrund ihrer zentralnervösen Wirkungen zählt diese Substanzgruppe zu den psychoaktiven Substanzen; einige ihrer Vertreter werden in der Medizin daher als Psychopharmaka eingesetzt. Die Benzodiazepine Diazepam, Lorazepam und Midazolam sind in der Liste der unentbehrlichen Arzneimittel der Weltgesundheitsorganisation aufgeführt.[2][3]
Alle Benzodiazepine binden an GABA-Rezeptoren, die wichtigsten inhibitorischen Rezeptoren im Zentralnervensystem. Benzodiazepine haben nicht zuletzt auch aufgrund ihrer Einwirkung auf den GABA-Haushalt (ähnlich Ethanol und Barbituraten) sowie wegen ihrer hohen Effektivität und des für gewöhnlich schnellen Wirkungseintritts (je nach Applikationsform) ein hohes Abhängigkeitspotential. Auch schnelle Toleranzbildung ist nicht unüblich, weswegen eine Langzeittherapie im Normalfall eher vermieden wird.
Inhaltsverzeichnis
1 Geschichte
2 Chemie und Struktur
3 Pharmakologie
3.1 Wirkungsmechanismus
3.2 Wirkungen
3.3 Kontraindikationen
3.4 Gegenmittel
4 Einzelstoffe
5 Analytik
6 Verordnungspraxis in Deutschland und Kritik
7 Rechtslage
7.1 Deutschland
7.2 Nordamerika
7.3 Singapur
8 Literatur
9 Weblinks
10 Einzelnachweise
Geschichte |
Die erste auf den Markt gebrachte Verbindung aus dieser Gruppe war Chlordiazepoxid.[1] Es wurde von Leo Sternbach für das Pharmaunternehmen Hoffmann-La Roche entwickelt und 1960 unter dem Handelsnamen Librium auf den Markt gebracht. Im weiteren Verlauf der Forschung sind vor allem Verbindungen mit Lactamstruktur eingeführt worden (R2 = O).
So auch das ebenfalls von Leo Sternbach entwickelte Diazepam. Es wurde 1963 unter dem Handelsnamen Valium durch Hoffmann-La Roche auf den Markt gebracht. Bereits 1977 wurde Diazepam in die Liste der unentbehrlichen Arzneimittel der Weltgesundheitsorganisation aufgenommen. In Deutschland war Diazepam noch 2005 das am häufigsten verordnete Benzodiazepin.[4]
Chemie und Struktur |
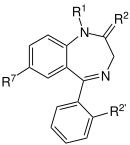 Benzodiazepin-Gerüst  Thienodiazepin-Gerüst |
|
Alle Benzodiazepine enthalten namensgebend ein System aus zwei miteinander verbundenen ringförmigen Strukturen: Benzol- und Diazepinring sind hier zu einem bicyclischen Ringsystem kondensiert. Dessen größerer siebengliedriger ungesättigter Ring enthält zwei Stickstoffatome und gehört somit zu den heterocyclischen Verbindungen. Gemäß der Hantzsch-Widman-Nomenklatur für heterocyclische Systeme wird solch ein Ring als Diazepin bezeichnet.[5] Im Falle der Benzodiazepine ist an den Diazepinring ein Benzolring anelliert.
Als Arzneistoffe kommen überwiegend Benzo-1,4-diazepine zum Einsatz, die außerdem in 5-Position einen weiteren sechsgliedrigen Ring wie Benzol (siehe obenstehende Strukturformel, in der 2'-Position der Phenylgruppe eventuell ein Halogen als Substituent), Cyclohexen oder Pyridin tragen.[6] Dieser dritte Ring ist bei Clobazam, dem einzig verwendeten Vertreter der Benzo-1,5-diazepine, gebunden an dessen N-Atom in 5-Position.[1]
Den Benzodiazepinen ähnlich aufgebaut sind die Thienodiazepine als Heterocyclen, die einen Diazepin-Ring enthalten;[7] an diesen ist jedoch in ihrem Fall ein Thiophen-Ring[8] statt eines Benzolrings anelliert.
Pharmakologie |
Wirkungsmechanismus |
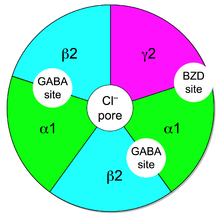
Schematische Darstellung des GABAA-Rezeptors in Draufsicht. Die fünf Untereinheiten – im hiesigen Beispiel aus α1β2γ2 bestehend – sind um eine Achse herum gleichmäßig angeordnet und weisen in ihrer Mitte eine Pore, das Kanallumen, auf. Die Bindungsstelle für Benzodiazepine befindet sich zwischen der alpha- und gamma-Untereinheit.[9]
Benzodiazepine wirken als allosterische Modulatoren am GABAA-Rezeptor, sie komplexieren mit der Benzodiazepin-(BzD)-Bindungsstelle dieses ionotropen Rezeptors. Diese Anbindung ändert die Rezeptorgestalt und führt so zu einer Modulation der Aktivierung des Rezeptors. Die durch klassische Benzodiazepine hervorgerufene positive Modulation erhöht die Affinität des inhibitorisch wirkenden Neurotransmitters GABA an seiner orthosterischen Bindungsstelle. Dadurch nimmt die Öffnungswahrscheinlichkeit des Chlorid-Kanals zu und der Einstrom der Chlorid-Ionen in die Nervenzelle wird verstärkt, was wiederum zu einer geringeren Erregbarkeit der Neuronenmembran führt (durch Hyperpolarisation und Kurzschluss von EPSPs).[1]
Klassische Benzodiazepine binden an GABAA-Rezeptoren mit den alpha-Untereinheiten α1, α2, α3 und α5, keine Affinität haben sie an α4 und α6.
Benzodiazepine unterscheiden sich in ihrer Wirkung von Barbituraten.[10] Dafür sind folgende Mechanismen verantwortlich:
- Benzodiazepine wirken nur zusammen mit GABA und sind allein nicht in der Lage, den GABAA-Rezeptor zu öffnen. Sie werden korrekt als positive, negative oder in seltenen Fällen als stille/neutrale allosterische Modulatoren bezeichnet. Die Ausdrücke Agonist, Antagonist und Invers-Agonist tauchen zwar in der Literatur als Bezeichnung dieser Wirkstoffe auf, sind aber missverständlich und bei reinen Modulatoren zu vermeiden.[6]
- Benzodiazepine wirken an Synapsen, die wenig GABA enthalten, stärker als an solchen, die viel GABA enthalten.
- Schwache Transmitter-Antworten werden mehr verstärkt als starke Transmitter-Antworten. Man spricht von einer aktivitätsabhängigen Wirkung (engl.: use dependence). Dieser Effekt könnte auch verantwortlich sein für eine relativ spezifische Wirkung der Benzodiazepine (anxiolytisch, antikonvulsiv, zentral muskelrelaxierend, sedativ/hypnotisch, amnestisch s. u.), trotz der ubiquitären Verteilung der GABA-Rezeptoren im Gehirn und Rückenmark.
Auch hohe Dosen von Benzodiazepinen verstärken die Maximalwirkung (die theoretisch auch durch GABA allein erreicht werden könnte) nicht. Sie setzen lediglich die GABA-Dosis herab, die zu einer Maximalwirkung führt. Pharmakologisch ausgedrückt führen sie zu einer Linksverschiebung der Dosis-Wirkungs-Kurve.
Wirkungen |
Benzodiazepine wirken
anxiolytisch (angstlösend)
antikonvulsiv (krampflösend)
muskelrelaxierend (muskelentspannend)
sedativ (beruhigend)
hypnotisch (schlaffördernd)
amnestisch (Erinnerung für die Zeit der Wirkdauer fehlt)- leicht stimmungsaufhellend (jedoch kann eine depressive Grunderkrankung möglicherweise verstärkt werden)
- teils euphorisierend (je nach Dosierung und Einnahmeintervall).[11]
Sie finden in der Psychiatrie Anwendung bei der Behandlung von Angst- und Unruhezuständen, als Notfallmedikation bei epileptischen Krampfanfällen und als Ein- und Durchschlafmittel. Ferner werden sie als Prämedikation vor Operationen verordnet, damit der Patient möglichst entspannt und angstfrei ist.[12] Auch werden Benzodiazepine, unter anderem aufgrund ihrer relativ geringen Auswirkungen auf das kardiovaskuläre System, bei der Narkoseeinleitung und zur Ergänzung während von mit anderen Narkotika durchgeführten Operationen eingesetzt.[13]
Während im Tierversuch bereits nach einer Woche kontinuierlicher Gabe der Höchstdosis ein Entzugssyndrom ausgelöst werden kann, ist dies beim Menschen in therapeutischen Dosierungen wohl erst nach mindestens 8 Wochen Expositionsdauer möglich.[14] In der Regel wird empfohlen, eine Einnahmedauer von 4 Wochen[15] nicht zu überschreiten, um die Gefahr einer Abhängigkeitsentwicklung zu minimieren. Zusammenfassend muss die Indikation zur Verordnung von Benzodiazepinen somit kritisch gestellt werden und die Anwendung so kurz wie möglich und die Dosis so gering wie möglich gehalten werden. Bei einer Dauerbehandlung sind die Gefahren gegen den therapeutischen Nutzen sorgfältig abzuwägen. Die meisten Benzodiazepine sind grundsätzlich nicht zur Dauerbehandlung zugelassen. Ausnahmen bilden die antiepileptisch wirksamen Benzodiazepine, die bei entsprechender Indikationsstellung nicht selten lebenslang eingenommen werden müssen.
Benzodiazepinpräparate sind dosisabhängig und je nach Substanz unterschiedlich stark atemdepressiv, d. h., sie dämpfen das Atemzentrum. Lebensbedrohliche Intoxikationen sind bei alleiniger BZD-Einnahme selten, allerdings potenziert sich das Risiko bei gleichzeitigem Alkoholkonsum oder bei gleichzeitiger Gabe anderer ZNS-wirksamer Präparate, hier besonders zu erwähnen die Opioide, da diese selbst stark atemdepressiv wirken. Außerdem wird bei gleichzeitiger Einnahme von Opioiden und Benzodiazepinen deren sedierende Wirkung gegenseitig verstärkt. Zwischen Benzodiazepinen und Alkohol besteht zudem eine sogenannte Kreuztoleranz. Benzodiazepine beeinträchtigen die Reaktionszeit. Zumindest während der ersten Tage einer Einnahme von benzodiazepinhaltigen Arzneimitteln besteht Fahruntüchtigkeit. Im Verlaufe einer fortgesetzten Therapie entscheidet der behandelnde Arzt von Fall zu Fall, ob das Führen eines Kraftfahrzeuges oder das Bedienen gefährlicher Maschinen wieder möglich ist.[16]
Benzodiazepine gelten weltweit als die Medikamente mit der höchsten Missbrauchsrate.[17]
Es gibt klare Hinweise für Risiken des menschlichen Fötus in Verbindung mit Benzodiazepin-Verabreichung während der Schwangerschaft. Im Tierversuch gab es zudem Hinweise auf Verhaltensstörungen der Nachkommen, wenn den Muttertieren während der Trächtigkeit Benzodiazepine verabreicht wurden.[18]
Kontraindikationen |
Kontraindikationen bei der Anwendung von Benzodiazepinen:[19]
- Myasthenia gravis
Ataxie, Engwinkelglaukom
- Bekannte Alkohol-, Drogen oder Medikamentenabhängigkeit – auch in der Vorgeschichte
Allergie gegen Benzodiazepine- Schlafapnoe-Syndrom
Gegenmittel |
Flumazenil, ein reversibler kompetitiver Antagonist, hebt nach intravenöser Gabe vorübergehend die Wirkung von Benzodiazepinen auf (HWZ etwa 45 min).
Im Behandlungsverlauf einer akuten Überdosierung ist unbedingt auf die etwaige Notwendigkeit einer fortgesetzten Gabe weiterer Flumazenil-Dosen zu achten, da dessen HWZ mit etwa 45 min wesentlich kürzer ist als jene der allermeisten Benzodiazepine (HWZ etwa 60 min bis 120 h).
Einzelstoffe |
Wirkstoff | Handelsname(n) | Wirkungstyp | Chemische Bezeichnung | Plasmahalbwertszeit (Metaboliten-HWZ) | Äquivalenzdosis zu 10 mg Diazepam[20] | Jahr der Markteinführung |
|---|---|---|---|---|---|---|
Alprazolam | Tafil (D), Xanax (CH, USA), Xanax retard (CH, USA), Xanor (A), diverse Generika (D, A) | Tranquilizer, Anxiolytikum | 8-Chlor-1-methyl-6-phenyl- 4H-[1,2,4]-triazolo[4,3-a][1,4]benzodiazepin | 12–15 h | 1,5 mg[21] | 1984 |
Bromazepam | Bromazanil (D), Gityl (D), Lexostad (D), Lexotanil (D, A, CH), Bromazepam OPT (D), Normoc (D), diverse Generika (D, A) | Tranquilizer, Anxiolytikum | 7-Brom-2,3-dihydro-5-(2-pyridyl)- 1H-1,4-benzodiazepin-2-on | 15–28 h | 6 mg[21] | 1977 |
Chlordiazepoxid | Librax (CH), Librocol (CH), Limbitrol (A, CH) | Tranquilizer | 7-Chlor-2-methylamino-5-phenyl- 3H-1,4-benzodiazepin-4-oxid | 5–30 h (48–96 h) | 20 mg[21] | 1960 |
Clobazam | Frisium (D, A), Urbanyl (CH) | Tranquilizer, Anxiolytikum, Antiepileptikum | 7-Chlor-1-methyl-5-phenyl- 1H-1,5-benzodiazepin-2,4(3H,5H)-dion | 18 h (36–80–120 h) | 20 mg[21] | |
Clonazepam | Rivotril (D, CH), Antelepsin (D) | Antiepileptikum | 5-(2-Chlorphenyl)-2,3-dihydro-7-nitro- 1H-1,4-benzodiazepin-2-on | 30–40 h | 2 mg[21] | |
Clonazolam | Antiepileptikum | 6-(2-Chlorphenyl)-1-methyl-8-nitro-4H-s-triazolo[4,3-a]-1,4-benzodiazepin | 16 h | 0,5 mg | ||
Clorazepat | Tranxene (internationaler Handelsname), Tranxilium (D, A, CH) | Tranquilizer | 7-Chlor-2,3-dihydro-2,2-dihydroxy-5-phenyl- 1H-1,4-benzodiazepin-3-carbonsäure | 2 h [ca. 30–90 h für den aktiven Metaboliten Nordazepam (N-Desmethyldiazepam)][22] | 20 mg | |
Clotiazepam | Anxiolytikum, Myotonolytikum (Muskelrelaxans) | 2-(2-Chlorphenyl)-9-ethyl-6-methyl-8-thia-3,6-diazabicyclo[5.3.0]deca-2,9,11-trien-5-on | 4 h | 5 mg[21] | ||
Delorazepam | Anxiolytikum, Prämedikation | 7-Chlor-5-(2-chlorphenyl)-1,3-dihydro-1,4-benzodiazepin-2(2H)-on | 80–115 h | 1 mg | ||
Diazepam | Diazep-CT (D), Faustan (D), Gewacalm (A), Paceum (CH), Psychopax (A, CH), Stesolid (D, A, CH), Valiquid (D), Valium (D, A, CH, L), Valocordin-Diazepam (D), diverse Generika (D, CH) | Tranquilizer, Antiepileptikum, Anxiolytikum | 7-Chlor-2,3-dihydro-1-methyl-5-phenyl- 1H-1,4-benzodiazepin-2-on | 24–48 h [ca. 30–90 h für den aktiven Metaboliten Nordazepam (N-Desmethyldiazepam)][22] | 10 mg | 1963 |
Diclazepam | Tranquilizer, Anxiolytikum, Muskelrelaxans | 7-Chlor-1-methyl-5-phenyl-1,3-dihydro-1,4-benzodiazepin-2-on | 42 h[23] | 1 mg | ||
Flubromazepam | Hypnotikum, Anxiolytikum, Tranquilizer, Muskelrelaxans, Antiepileptikum | 7-Brom-5-(2-fluorphenyl)-1,3-dihydro-1,4-benzodiazepin-2-on | 106 h[24] | 4 mg | ||
Flubromazolam | 8-Brom-6-(2-fluorphenyl)-1-methyl-4H-[1,2,4]triazolo[4,3-a][1,4]benzodiazepin | 20 h[24] | 0,25 mg | |||
Flunitrazepam | Fluninoc (D), Rohypnol (D, A, CH), einige Generika (D) | Hypnotikum | 5-(2-Fluorphenyl)-2,3-dihydro-1-methyl-7-nitro- 1H-1,4-benzodiazepin-2-on | 16–35 h | 0,5–1 mg | 1975 |
Flunitrazolam | 6-(2-Fluorophenyl)-1-methyl-8-nitro-4H-benzo[f][1,2,4]triazolo[4,3-a][1,4]diazepin | 0,5 mg | ||||
Flurazepam | Dalmadorm (D, CH), Staurodorm (D), Flurazepam Real (D) | Hypnotikum | 7-Chlor-1-(2-diethylaminoethyl)-5-(2-fluorphenyl)-2,3-dihydro- 1H-1,4-benzodiazepin-2-on | 1,5 h [ca. 30–90 h für den aktiven Metaboliten Nordazepam (N-Desmethyldiazepam)][22] | 15–30 mg | |
Loprazolam | Tranquilizer | 6-(2-Chlorphenyl)-2,4-dihydro-2-[(4-methyl-1-piperazinyl)methylen]-8-nitro- 1H-imidazo[1,2-a][1,4]benzodiazepin-1-on | 8–9 h | 1–1,5 mg | ||
Lorazepam | Ativan (USA, GB), Lorazepam dura (D), Merlit (A), Tavor (D), Temesta (CH, A, L, B), Tolid (D), diverse Generika | Tranquilizer, Hypnotikum, Antiepileptikum | (RS)-7-Chlor-5-(2-chlorphenyl)-2,3-dihydro-3-hydroxy- 1H-1,4-benzodiazepin-2-on | 12,9–16,2 h | 2 mg[21] | 1963 |
Lormetazepam | Ergocalm (D), Loramet (CH), Loretam (D), Noctamid (A, D, CH), Sedalam (D), diverse Generika (D) | Hypnotikum | (RS)-7-Chlor-5-(2-chlorphenyl)-2,3-dihydro-3-hydroxy-1-methyl- 1H-1,4-benzodiazepin-2-on | 10–14 h | 1 mg | |
Ketazolam | Unakalm, Ansieten, Anxon, Loftran, Anseren | Tranquilizer, Antiepileptikum, Anxiolytikum | 11-Chlor-8,12b-dihydro-2,8-dimethyl-12b-phenyl-4H-[1,3]oxazino[3,2-d][1,4]benzodiazepin-4,7(6H)-dion | 50 h (36–200 h, Nordazepam)[25] | 15–20 mg[26] | |
Meclonazepam | (3S)-5-(2-Chlorphenyl)-3-methyl-7-nitro-1,3-dihydro-2H-1,4-benzodiazepin-2-on | 1 mg | ||||
Medazepam | Rudotel (D) | Tranquilizer | 7-Chlor-2,3-dihydro-1-methyl-5-phenyl- 1H-1,4-benzodiazepin | 2–5 h [ca. 30–90 h für den aktiven Metaboliten Nordazepam (N-Desmethyldiazepam)][27] | 20 mg | |
Midazolam | Buccolam (D, CH), Dormicum (D, CH), diverse Generika (CH) | Kurzhypnotikum | 8-Chlor-6-(2-fluorphenyl)-1-methyl- 4H-imidazo[1,5-a][1,4]benzodiazepin | 1,5–2,5 h | 7,5 mg oral[21] (1 mg i. v.) | 1985 |
Nifoxipam | 5-(2-Fluorphenyl)-3-hydroxy-7-nitro-1,3-dihydro-2H-1,4-benzodiazepin-2-on | |||||
Nimetazepam | Hypnotikum | 2,3-Dihydro-7-nitro-5-phenyl-1-methyl- 1H-1,4-benzodiazepin-2-on | 18–30 h | 5 mg | ||
Nitrazepam | Dormo-Puren (D), Imeson (D), Mogadan (D), Mogadon (A, CH), Novanox (D), Radedorm (D) | Hypnotikum, Antiepileptikum | 2,3-Dihydro-7-nitro-5-phenyl- 1H-1,4-benzodiazepin-2-on | 18–30 h | 5 mg[21] | 1965 |
Nordazepam | Tranquilizer | 7-Chlor-2,3-dihydro-5-phenyl- 1H-1,4-benzodiazepin-2-on | 50–90 h (8 h) | 20 mg[21] | ||
Oxazepam | Adumbran (D, A), Anxiolit (A, CH), Durazepam (D), Praxiten (D, A), Seresta (CH), diverse Generika (D) | Tranquilizer | (RS)-7-Chlor-2,3-dihydro-3-hydroxy-5-phenyl- 1H-1,4-benzodiazepin-2-on | 5–15 h | 30 mg[21] | 1965 |
Phenazepam | Tranquilizer | 7-Brom-5-(2-chlorphenyl)-1,3-dihydro-1,4-benzodiazepin-2-on | (60 h) | 1 mg | ||
Prazepam | Demetrin (CH) | Tranquilizer | 7-Chlor-1-(cyclopropylmethyl)-2,3-dihydro-5-phenyl- 1H-1,4-benzodiazepin-2-on | 1,5 h [ca. 30–90 h für den aktiven Metaboliten Nordazepam (N-Desmethyldiazepam)][27] | 20 mg[21] | |
Pyrazolam | Anxiolytikum | 8-Brom-1-methyl-6-(pyridin-2-yl)-4H-[1,2,4]triazolo[4,3-a][1,4]benzodiazepin | 16–18 h | 1 mg | ||
Temazepam | Normison (CH), Planum (D), Remestan (D), Temazep (D), diverse Generika | Hypnotikum | (RS)-7-Chlor-3-hydroxy-1-methyl-5-phenyl- 1H-1,4-benzodiazepin-2(3H)-on | 5–13 h | 20 mg | 1969 |
Tetrazepam | Musaril (D), Myolastan (A), Rilex (D), diverse Generika (D, A) | Myotonolytikum (Muskelrelaxans) | 7-Chlor-5-(1-cyclohexenyl)-1-methyl- 1H-1,4-benzodiazepin-2(3H)-on | 18 h | 20 mg[21] | |
Triazolam | Halcion (D, A, CH) | Hypnotikum | 8-Chlor-6-(2-chlorphenyl)-1-methyl- 4H-1,2,4-triazolo[4,3-a][1,4]benzodiazepin | 1,4–4,6 h | 0,5 mg[21] | 1982 |
Ein nicht-psychoaktives Benzodiazepin ist Sograzepid, das zur Behandlung von Tumoren eingesetzt wird. Tifluadom wird aufgrund der unerwünschten Arzneimittelwirkungen nicht mehr verwendet.
Analytik |
Aufgrund der toxikologischen Eigenschaften der Benzodiazepine besteht großes Interesse an der rechtssicheren qualitativen und quantitativen Bestimmung in den unterschiedlichsten Untersuchungsgütern.[28][29][30] Als analytische Methoden werden in der Regel nach adäquater Probenvorbereitung die Kopplung zwischen der Gaschromatographie, HPLC und Massenspektrometrie eingesetzt.[31][32] Zum Nachweis natürlich vorkommender Benzodiazepine in biologischen Materialien, wie z. B. Nahrungsmitteln, Pflanzen, menschlichen Gehirngewebeproben von vor 1960 u. a., liegt eine umfangreiche Untersuchung unter Anwendung von GC/MS-Kopplung und Radiorezeptorassays vor.[33]
Verordnungspraxis in Deutschland und Kritik |
Die Verordnung von Benzodiazepinen in Deutschland ging von 228 Millionen definierten Tagestherapiedosen (DDD) im Jahr 1995 auf 68 Millionen DDD im Jahr 2004 zurück.[34]
Allerdings hat die Anzahl der Verordnungen auf Privatrezepten zugenommen, gemäß der Deutschen Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde (DGPPN):
„Die Verordnung von Benzodiazepinen zulasten der Gesetzlichen Krankenkassen (GKV) ging von 11 Mio. (1993) auf 2,5 Mio. Packungen (2004) zurück, während laut Einkaufsstatistik die Abgabe durch Apotheken nur von 12,7 Mio. auf 5,6 Mio. Packungen zurückging. Z-Drugs (Zaleplon, Zopiclon, Zolpidem) nahmen in der GKV von 2,1 Mio.(1993) auf 3,8 Mio. Packungen (2004) zu, die Abgabe durch Apotheken laut Einkaufsstatistik aber wesentlich ausgeprägter von 2,2 Mio. auf 7,4 Mio. Packungen. Dies interpretieren die Autoren Hoffmann, Glaeske, Scharffetter[35] wohl zutreffend als vermehrte Verordnung auf Privatrezept. Die Datenbasis erlaubt nicht den Versicherungsstatus (GKV/PKV) der Patienten festzustellen. Es erscheint aber plausibel anzunehmen, dass die steigende Zahl von Verordnungen von Benzodiazepinhypnotika auf Privatrezept auch GKV-Versicherten gilt. Letztendlich basieren die Empfehlungen der AkdÄ auf der Vermutung, dass die Verordnung von Benzodiazepinhypnotika auf Privatrezept bei Kassenpatienten auf einen Missbrauch dieser Substanzgruppe hinweise, der durch eine solche Verordnungsweise weniger transparent und nachvollziehbar gemacht werden solle.“
Aufgrund des hohen Suchtpotenzials (welches zu Zeiten der Markteinführung der ersten Benzodiazepine fast gänzlich unbekannt war), aber ebenso kritischer (Fach-)Presseberichte, insbesondere über empirische Studien, welche ein möglicherweise erhöhtes Demenzrisiko aufzeigten,[37] sind die Verschreibungen von benzodiazepinhaltigen Arzneimitteln in Deutschland in den letzten Jahren bis 2018 immer weiter zurückgegangen. Besonders deutlich wird dies bei Lorazepam, welches 2007 den zweiten Platz der meistverschriebenen Psychopharmaka in Deutschland belegte, bis in das Jahr 2013 jedoch auf Platz 15 abgerutscht ist.
Der vermutet seltener werdende Einsatz ist auch darauf zurückzuführen, dass Benzodiazepine heute zunehmend durch vermeintlich 'sicherere' Psychopharmaka ersetzt werden, im Besonderen neuartige Antidepressiva (wie SSRI und SNRI) und Neuroleptika.[38]
Nicht zuletzt erfordert die Entwicklung neuer Arzneimittel seitens der forschenden Pharmaindustrie einen enormen Zeitaufwand (durchschnittlich mindestens 14 Jahre von der Entwicklung bis zur Markteinführung eines Medikaments) und sehr hohe finanzielle Investitionen. Daher ist es nahe liegend, dass forschende Pharmakonzerne meist alles daran setzen, die teuren, neuen Präparate möglichst breitflächig einzugliedern, und weitaus weniger profitable, ältere Arzneistoffe aus dem Rennen zu schicken (wie die meisten Benzodiazepine, da bei diesen der Markenschutz häufig schon seit Jahrzehnten abgelaufen ist), teils systematisch; wie etwa mit anzweifelbaren Studien (s. o.) untermauert. So liegen die Kosten pro Einzeldosis Duloxetin (Antidepressivum) oder Quetiapin (Neuroleptikum), im Jahr 2018 um meist dreistellige Prozentualsätze höher, verglichen mit altbewährten Benzodiazepinen – wie Alprazolam, Diazepam, Lorazepam oder Bromazepam.
Martin Keck und andere Mediziner sehen diese Entwicklung kritisch, und raten von einer generellen Verteufelung und dezidierten Nichtrezeptierung ab. Vielmehr wird der Ärzteschaft zu einer adäquat differenzierten Sicht und Begutachtung, unter passender Abwägung des Risiko-Nutzen-Faktors geraten. Benzodiazepinhaltige Arzneimittel sind in vielen medizinischen Bereichen – auch außerhalb der Psychiatrie, Neurologie und Notfallmedizin – unentbehrlich und besitzen vielmals eine beachtliche therapeutische Breite.
Rechtslage |
Die Rechtslage zu den einzelnen Benzodiazepinen ist vom jeweiligen Benzodiazepin und von der jeweiligen Gesetzgebung des Landes abhängig. Im Jahr 1984 wurden 33 Benzodiazepine als Schedule IV drug durch die United Nations Convention on Psychotropic Substances eingestuft. Midazolam (1990) und Brotizolam (1995) wurden später hinzugefügt. Flunitrazepam wurde 1995 in die Schedule III umgruppiert.[39] Phenazepam (auch Fenazepam) wird außerhalb der Europäischen Union verwendet und befindet sich nicht in der UN-Konvention.[39]
Deutschland |
Bis auf wenige Ausnahmen unterliegen therapeutisch verwendete Benzodiazepine nicht dem BTMG.[40] Eines des unter die Anlage des BTMG fallenden Benzodiazepin ist Flunitrazepam,[41] benzodiazepinhaltige Arzneimittel bis zu bestimmten Höchstmengen von den Regelungen der Betäubungsmittel-Verschreibungs-Verordnung ausgenommen („ausgenommene Zubereitungen“) und können auf einem normalen Rezept verordnet werden. Der Gesetzgeber hat hierzu Höchstmengen pro abgeteilter Form (Tablette, Suppositorium, Ampulle, Volumeneinheit bei Tropfen) und/oder Höchstmengen pro Packung festgelegt. Diese Höchstmengen sind für jeden einzelnen Wirkstoff einzeln festgelegt (z. B. 10 mg pro abgeteilter Tabletten-Einheit für Diazepam) und ergeben sich aus der Anlage III zum BtMG. Mengen darüber hinaus erfordern ein BtM-Rezept.
Nordamerika |
In den USA sind Benzodiazepine verschreibungspflichtig und als Schedule IV drugs nach dem Federal Controlled Substances Act eingestuft. Die am häufigsten verwendeten Benzodiazepine in den USA und Kanada sind Alprazolam und Diazepam, gefolgt von Clonazepam und Lorazepam.[42] Bei rund 1,25 Millionen Fällen, in denen Personen im Jahr 2011 in den USA aufgrund von Medikamentenmissbrauch in eine Notaufnahme kamen, waren in etwa 358.000 Fällen Benzodiazepine beteiligt, vorwiegend Alprazolam (123.750), Clonazepam (61.000), Lorazepam (43.000) und Diazepam (24.000).[43]
Singapur |
In Singapur ist Nimetazepam als Class C controlled drug eingestuft.[44]
Literatur |
- K. R. Manchester, E. C. Lomas, L. Waters, F. C. Dempsey, P. D. Maskell: The emergence of new psychoactive substance (NPS) benzodiazepines: A review. In: Drug testing and analysis. Band 10, Nummer 1, Januar 2018, S. 37–53, doi:10.1002/dta.2211, PMID 28471096 (Review).
- K. Janhsen, P. Roser, K. Hoffmann: The problems of long-term treatment with benzodiazepines and related substances. In: Deutsches Arzteblatt international. Band 112, Nummer 1–2, Januar 2015, S. 1–7, doi:10.3238/arztebl.2015.0001, PMID 25613443, PMC 4318457 (freier Volltext) (Review); dt. Fassung.
Leitfaden der Bundesärztekammer zum Umgang mit Medikamenten mit Abhängigkeitspotenzial. In: bundesaerztekammer.de. Abgerufen am 11. Mai 2017.
Harald Schütz: Benzodiazepines A Handbook. Springer-Verlag, Berlin/ Heidelberg/ New York 1982, ISBN 3-540-11270-7.- Harald Schütz: Benzodiazepines II A Handbook. Springer-Verlag, Berlin/ Heidelberg/ New York 1989, ISBN 3-540-50249-1.
Weblinks |
- C. Heather Ashton: Benzodiazepine: Wirkungsweise und therapeutischer Entzug (Das Ashton Handbuch). Fassung August 2002.
- Rüdiger Holzbach: Lippstädter Benzo-Check (LBC). zur Orientierung, ob und wie ausgeprägt mögliche unerwünschte Wirkungen bereits aufgetreten sind.
- Die Story im Ersten: Deutschland auf Droge auf YouTube (2015)
Einzelnachweise |
↑ abcd Wissenschaft-Online-Lexika: Eintrag zu Benzodiazepinen im Lexikon der Neurologie. abgerufen am 28. Mai 2009.
↑ WHO Model List (April 2013). Archiviert vom Original am 25. Dezember 2014; abgerufen im 5. April 2018. Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis.@1@2Vorlage:Webachiv/IABot/www.who.int
Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis.@1@2Vorlage:Webachiv/IABot/www.who.int
↑ [PDF] Schweizer Empfehlungen für die Angsttherapie - Free Download PDF. (nanopdf.com [PDF; abgerufen am 14. April 2018]).
↑ ePsy.de Psychopharmaka in der Praxis 2005.
↑ D. Hellwinkel: Die systematische Nomenklatur der Organischen Chemie. 4. Auflage. Springer Verlag, Berlin, 1998, ISBN 3-540-63221-2.
↑ ab American Psychiatric Association: Task Force on Benzodiazepine Dependency: Benzodiazepine dependence, toxicity, and abuse: a task force report of the American Psychiatric Association. American Psychiatric Pub, 1990, ISBN 0-89042-228-1.
↑ Otto-Albrecht Neumüller (Hrsg.): Römpps Chemie-Lexikon. Band 2: Cm–G. 8. neubearbeitete und erweiterte Auflage. Franckh'sche Verlagshandlung, Stuttgart 1981, ISBN 3-440-04512-9, S. 930.
↑ Otto-Albrecht Neumüller (Hrsg.): Römpps Chemie-Lexikon. Band 6: T–Z. 8. neubearbeitete und erweiterte Auflage. Franckh'sche Verlagshandlung, Stuttgart 1988, ISBN 3-440-04516-1, S. 4234.
↑ E. Sigel, B. P. Lüscher: A closer look at the high affinity benzodiazepine binding site on GABAA receptors. In: Curr Top Med Chem. Band 11, Nr. 2, 2011, S. 241–246, PMID 21189125.
↑ Hans Walter Striebel: Die Anästhesie: Grundlagen und Praxis. Schattauer Verlag, 2003, ISBN 3-7945-1985-X, S. 36–37.
↑ Claus-Jürgen Estler, Harald Schmidt: Pharmakologie und Toxikologie. 6. Auflage. Schattauer Verlag, 2007, ISBN 978-3-7945-2295-8, S. 201–206.
↑ Reinhard Larsen: Anästhesie. 8. Auflage. Elsevier, Urban & Fischer Verlag, 2006, ISBN 3-437-22501-4, S. 442.
↑ Reinhard Larsen: Anästhesie und Intensivmedizin in Herz-, Thorax- und Gefäßchirurgie. (1. Auflage 1986) 5. Auflage. Springer, Berlin/ Heidelberg/ New York u. a. 1999, ISBN 3-540-65024-5, S. 24–26.
↑ AWMF online: Medikamentenabhängigkeit (Memento vom 26. März 2007 im Internet Archive)
↑ Christopher L Sola and Co-Authors: Sedative, Hypnotic, Anxiolytic Use Disorders; Medscape, 2010
↑ R. Braun, F. von Bruchhausen, Hermann Hager, Hubert Schneemann, Gisela Wurm: Hagers Handbuch der pharmazeutischen Praxis. Band 1: Waren und Dienste. 5. Auflage. 1995, ISBN 3-540-58958-9, S. 474–477.
↑ The Ashton Manual: Benzodiazepines: How they work and how to withdraw. abgerufen am 5. Juni 2013.
↑ Fachinformation des Arzneimittel-Kompendium der Schweiz für Dormicum® Ampullen. Stand der Informationen: November 2009.
↑ Otto Benkert, Hanns Hippius: Kompendium der psychiatrischen Pharmakotherapie. ISBN 978-3-540-78470-8, S. 335.
↑ Frank Schneider, Sabrina Weber (Hrsg.): Klinikmanual – Psychiatrie, Psychosomatik und Psychotherapie. Springer, Heidelberg 2008, ISBN 978-3-540-78466-1, S. 209.
↑ abcdefghijklmn Frank Schneider: Klinikmanual Psychiatrie, Psychosomatik und Psychotherapie. Springer-Verlag, 25. November 2015, ISBN 978-3-642-54571-9, S. 302.
↑ abc W. Forth, D. Henschler, W. Rummel, K. Starke (Hrsg.): Allgemeine und spezielle Pharmakologie und Toxikologie. 6. Auflage. BI-Wissenschaftsverlag, 1992, ISBN 3-411-15026-2, S. 292–293.
↑ Bjoern Moosmann, Philippe Bisel, Volker Auwärter: Characterization of the designer benzodiazepine diclazepam and preliminary data on its metabolism and pharmacokinetics. In: Drug Testing and Analysis. 2014, doi:10.1002/dta.1628.
↑ ab Bjoern Moosmann and Volker Auwärter, Institute of Forensic Medicine Freiburg, Forensic Toxicology, Germany: Designer benzodiazepines ‐ Metabolism and detection (Memento des Originals vom 24. April 2016 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis.@1@2Vorlage:Webachiv/IABot/www.munich2015.com (PDF-Datei).
Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis.@1@2Vorlage:Webachiv/IABot/www.munich2015.com (PDF-Datei).
↑ K. Rickels, I. Csanalosi, P. Greisman, M. J. Mirman, R. J. Morris, C. C. Weise, G. Weiss: Ketazolam and diazepam in anxiety: a controlled study. In: Journal of clinical pharmacology. Band 20, Nummer 10, Oktober 1980, S. 581–589, PMID 6108335.
↑ KETAZOLAM MAY BE AN ADVANCE OVER DIAZEPAM FOR ANXIETY. In: InPharma. 247, 1980, S. 12, doi:10.1007/BF03290485.
↑ ab W. Forth, D. Henschler, W. Rummel (Hrsg.): Allgemeine und spezielle Pharmakologie und Toxikologie. 5. Auflage. Bibliographisches Institut & F. A. Brockhaus, 1987, ISBN 3-411-03150-6, S. 558.
↑ G. Famiglini, F. Capriotti, P. Palma, V. Termopoli, A. Cappiello: The Rapid Measurement of Benzodiazepines in a Milk-Based Alcoholic Beverage Using QuEChERS Extraction and GC-MS Analysis. In: J Anal Toxicol. 39(4), Mai 2015, S. 306–312. PMID 25712439
↑ S. Karampela, I. Vardakou, I. Papoutsis, A. Dona, C. Spiliopoulou, S. Athanaselis, C. Pistos: Direct urine analysis for the identification and quantification of selected benzodiazepines for toxicology screening. In: J Chromatogr B Analyt Technol Biomed Life Sci. 902, 1. Aug 2012, S. 42–46. PMID 22790390
↑ E. N. Sauve, M. Langødegård, D. Ekeberg, A. M. Øiestad: Determination of benzodiazepines in ante-mortem and post-mortem whole blood by solid-supported liquid-liquid extraction and UPLC-MS/MS. In: J Chromatogr B Analyt Technol Biomed Life Sci. 883-884, 1. Feb 2012, S. 177–188. PMID 22119506
↑ I. I. Papoutsis, S. A. Athanaselis, P. D. Nikolaou, C. M. Pistos, C. A. Spiliopoulou, C. P. Maravelias: Development and validation of an EI-GC-MS method for the determination of benzodiazepine drugs and their metabolites in blood: applications in clinical and forensic toxicology. In: J Pharm Biomed Anal. 52(4), 1. Aug 2010, S. 609–614. PMID 20172681
↑ E. L. Oiestad, U. Johansen, A. M. Oiestad, A. S. Christophersen: Drug screening of whole blood by ultra-performance liquid chromatography-tandem mass spectrometry. In: J Anal Toxicol. 35(5), Jun 2011, S. 280–293. PMID 21619723
↑ Elisabeth Unseld: Nachweis natürlich vorkommender Benzodiazepine in biologischem Material. Dissertation. Universität Tübingen, 1989, DNB 900345713.
↑ Deutsche Hauptstelle für Suchtfragen (Hrsg.): Möglichkeiten und Defizite in der Erreichbarkeit ausgewählter Zielgruppen (sozial benachteiligte Frauen und ältere Menschen) durch Maßnahmen und Materialien zur Reduzierung von Medikamentenmissbrauch und -abhängigkeit: Bewertung anhand aktueller Forschungsergebnisse und Beispielen aus der Praxis. 2006.
↑ F. Hoffmann, G. Glaeske, W. Scharffetter: Zunehmender Hypnotikaverbrauch auf Privatrezepten in Deutschland. In: Sucht. 52. Jahrgang 2006, Heft Nr. 6, S. 360–366.
↑ Deutsche Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde (DGPPN): Stellungnahme zu den „Empfehlungen der Arzneimittelkommission der deutschen Ärzteschaft zur Verordnung von benzodiazepinhaltigen Hypnotika“ (Memento des Originals vom 4. März 2016 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis.@1@2Vorlage:Webachiv/IABot/www.dgppn.de (PDF) vom 11. September 2008, abgerufen am 17. Januar 2012.
Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis.@1@2Vorlage:Webachiv/IABot/www.dgppn.de (PDF) vom 11. September 2008, abgerufen am 17. Januar 2012.
↑ Ärzte Zeitung: Kausalität unklar: Erhöhte Demenzrate unter Benzodiazepinen. Abgerufen am 14. April 2018.
↑ Benzodiazepine: Alzheimliche Helfer - DocCheck News. In: DocCheck News. (doccheck.com [abgerufen am 14. April 2018]).
↑ ab European Monitoring Centre for Drugs and Drug Addiction (EMCDDA): Benzodiazepines.
↑ Anlage III (verkehrsfähige und verschreibungsfähige Betäubungsmittel) zum BtMG.
↑ Bundesrat: Fünfundzwanzigste Verordnung zur Änderung betäubungsmittelrechtlicher Vorschriften. Drucksache 130/11 vom 3. März 2011.
↑ Most Common Benzodiazepine Prescriptions, 2010, abgerufen am 2. April 2015.
↑ United States Government, U.S. Department of Health and Human Services: Drug Abuse Warning Network, 2011: National Estimates of Drug-Related Emergency Department Visits, S. 49 (PDF; 911 kB). Substance Abuse and Mental Health Services Administration, 5. Juni 2014, abgerufen am 2. April 2015 (PDF).
↑ Central Narcotics Bureau, Singapore Government, Singapore: Drug Situation Report 2003. cnb.gov.sg, 2003, abgerufen am 23. September 2011.
| Dieser Artikel behandelt ein Gesundheitsthema. Er dient nicht der Selbstdiagnose und ersetzt keine Arztdiagnose. Bitte hierzu den Hinweis zu Gesundheitsthemen beachten! |
| Bitte den Hinweis zu Rechtsthemen beachten! |